Por Enrique Ortega Forte (TheDrugProject.com)
Las bacterias son una de las formas de vida más antiguas del mundo. Durante millones de años, estos microscópicos maestros de la supervivencia han conseguido, al calor de la evolución, adaptarse y conquistar a su paso cada rincón del planeta. Estos diminutos seres están por todas partes. Sin ir más lejos, nuestro propio cuerpo está formado 40 billones de bacterias que son necesarias para el funcionamiento del mismo.
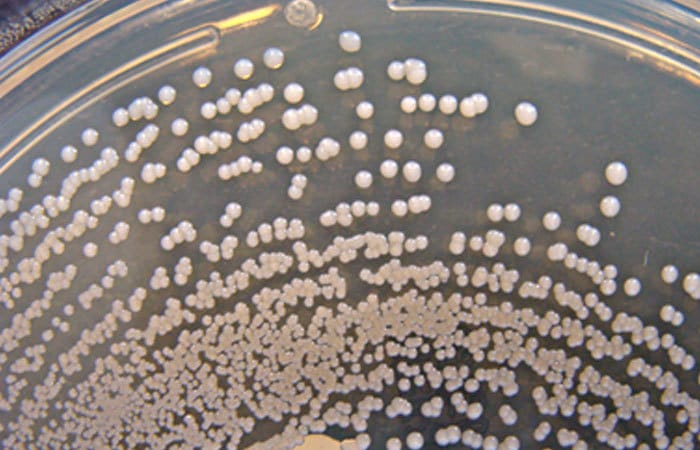
Cuando los científicos estudiamos las bacterias en el laboratorio, éstas se cultivan en unas placas especiales que contienen nutrientes para que crezcan. Pero como se encuentran por todas partes, muchas veces se cuelan en la placa microbios que son distintos a los que uno quiere cultivar. Irremediablemente, un día llegas al laboratorio y observas que tu cultivo está contaminado por moho y otros microorganismos que también están alimentándose de los nutrientes de la placa. Lo normal en estos casos es tirar los cultivos contaminados a la basura y volver a empezar. Eso sí, esta vez con más cuidado.
Algo parecido debió ocurrirle a Alexander Fleming (1881–1955) cuando regresó a su laboratorio después de unos días y vio que sus placas se habían contaminado. Sin embargo, Fleming, en vez de tirarlo a la basura, se paró a pensar y vio que algo más estaba pasando. Lo que observó fue que un hongo del género Penicillium había contaminado sus placas y había impedido el crecimiento de sus bacterias cultivadas, las llamadas Staphyloccocus aeurus. Fue así cómo Fleming descubrió la penicilina, un compuesto antibiótico que marcó un hito en historia de la Farmacología, y que ha ayudado a salvar millones de vidas desde entonces.
La historia podría haber acabado felizmente aquí. Pero en 1947, tan solo cuatro años después de que la penicilina fuera fabricada a gran escala, se encontraron ya las primeras Staphyloccocus aeurus resistentes a penicilina. Un hecho insólito que no ha hecho más que continuar hasta nuestros días. En la actualidad, según la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica, cada año mueren unas 35 000 personas a causa de infecciones por bacterias resistentes antibióticos (datos correspondientes a seimc.org). De hecho, la Organización Mundial de la Salud alerta de que para 2050 la mayoría de los antibióticos serán ineficaces para tratar las infecciones causadas por bacterias (OMS. 2017). ¿Y por qué ocurre esto?
Darwin y las bacterias
La respuesta a esta pregunta se esconde tras uno de los enunciados más famosos de la Biología: la teoría de la evolución por selección natural de Charles Darwin. Veamos. Las bacterias patógenas se dividen a gran velocidad, por lo que en poco tiempo pueden aparecer colonias formadas por miles de ellas. De la enorme cantidad de bacterias hijas que van apareciendo, algunas presentan mutaciones genéticas que, por puro azar, les confieren cierta resistencia a los antibióticos. Así que, a pesar de que logremos eliminar a la mayoría de las bacterias patógenas con un antibiótico, a la larga estamos <<seleccionando>> aquellas que son más resistentes al tratamiento.
El uso inadecuado de los antibióticos como, por ejemplo, tomarlos cuando se padece un resfriado o una gripe (causadas normalmente por un virus y no por una bacteria) o interrumpir el tratamiento antes de terminarlo, contribuye a generar estas <<superbacterias>> resistentes por simple selección natural.
Este problema sanitario que afronta la humanidad se ve acrecentado principalmente por dos factores. El primero es la evidente complejidad que supone desarrollar nuevos antibióticos eficaces. En las últimas décadas se ha introducido solamente una nueva clase de antibióticos pese a la extensa investigación que hay (Williams & Bax, 2009). El segundo factor el propio sistema actual, que depende del sector farmacéutico, el cual prioriza la inversión económica en aquello que le resulta rentable –y, desafortunadamente, producir nuevos antibióticos cada poco tiempo no lo es. Entonces… ¿Qué podemos hacer?
Cannabis al botiquín
Está claro que se trata de un problema sanitario de grandes dimensiones y, una vez más, parece que la planta Cannabis Sativa podría aportar soluciones terapéuticas. A pesar de que las propiedades medicinales de esta planta son conocidas desde hace milenios, la investigación biomédica con derivados del cannabis ha estado gravemente limitada; particularmente desde 1961, cuando la Convención Única sobre Estupefacientes fiscaliza el cannabis. No obstante, un reciente reclamo sociocultural ha conseguido que los cannabinoides –es decir, los compuestos activos del cannabis– estén siendo readmitidos en la legitimidad pública. De hecho, hoy en día disponemos de varios medicamentos a base de cannabis que han demostrado ser efectivos para tratar la espasticidad y el dolor asociados a la esclerosis múltiple o para el alivio de dolor crónico (Aragona et al., 2009; clinicalTrials.gov) Y muchos otros estudios sugieren que los cannabinoides tienen efectos ansiolíticos y antieméticos (de Mello Schier et al., 2014; Smith et al., 2015). ¿Acaso tiene el cannabis también propiedades antimicrobianas?
La planta del cannabis es una verdadera fábrica de producción de compuestos biológicos. El tetrahidrocannabinol (THC) y el cannabidiol (CBD) son los cannabinoides más estudiados hasta la fecha a nivel médico, pero existen más de cuatrocientos compuestos químicos con perfiles de actividad únicos y cuyo potencial terapéutico se desconoce por el momento.
En 2008, un equipo de científicos publicó un estudio en el que habían probado la actividad antimicrobiana de los cannabinoides más abundantes de la planta de cannabis (Appendino et al., 2008). Tras aislarlos, testaron los cannabinoides en placas de cultivo con bacterias patógenas y observaron que algunos de ellos, como el CBD o el cannabigerol (CBG), que no tienen efectos psicotrópicos, eliminaban eficazmente ciertas bacterias patógenas.
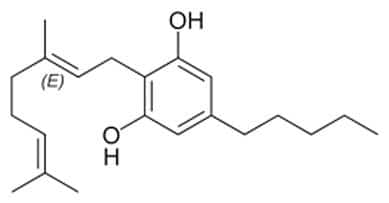
Finalmente, en 2020, otro equipo de investigación, perteneciente a la Universidad de McMaster (Canadá), consiguió comprobar el funcionamiento de los cannabinoides para combatir infecciones bacterianas. El estudio, que se encuentra publicado en preprint, confirma que el CBG es capaz de matar bacterias patógenas con la misma eficacia que los antibióticos convencionales (Farha et al., 2020). Además, los resultados de dicho estudio indican que el CBG elimina las infecciones de bacterias multirresistentes en ratones de laboratorio.
Al igual que las bacterias, la milenaria planta Cannabis Sativa también es una de las maestras de la supervivencia más antiguas de nuestro planeta. La producción de compuestos biológicos en el cannabis probablemente evolucionó como un mecanismo de defensa para insectos y depredadores herbívoros. Nosotros, sin embargo, al tener un sistema de receptores de cannabinoides diferente al de otros animales, también respondemos de una manera distinta a sus compuestos.
En modo alguno estos hallazgos significan que la cura a las infecciones por bacterias multirresistentes se alivie con el consumo de cannabis; ni siquiera con plantas ricas en CBG o con CBG puro. Debemos esperar a que los resultados con este cannabinoide se consoliden, pero la demostración de que la fibra del cáñamo puede ser utilizada como fuente química para la producción de nuevos antibióticos debería hacernos plantearnos una cuestión fundamental. El Profesor David Nutt, psicofarmacólogo de reconocido prestigio del Imperial College (Londres), ya se la ha planteado en su cuenta de Twitter:

¿Cuántos compuestos más se habrían descubierto si la legislación contra el cannabis no hubiera reprimido la investigación?
Autoría: Enrique Ortega Forte (Murcia, 1994). Investigador en la Universidad de Murcia y fundador del proyecto TheDrugProject.com
Referencias
Appendino, G., Gibbons, S., Giana, A., Pagani, A., Grassi, G., Stavri, M., Smith, E., & Rahman, M. M. (2008). Antibacterial Cannabinoids from Cannabis sativa: A Structure−Activity Study. Journal of Natural Products, 71(8), 1427-1430. https://doi.org/10.1021/np8002673
Aragona, M., Onesti, E., Tomassini, V., Conte, A., Gupta, S., Gilio, F., Pantano, P., Pozzilli, C., & Inghilleri, M. (2009). Psychopathological and cognitive effects of therapeutic cannabinoids in multiple sclerosis: A double-blind, placebo controlled, crossover study. Clinical Neuropharmacology, 32(1), 41-47. https://doi.org/10.1097/WNF.0B013E3181633497
ClinicalTrials.gov. Sativex® for Relieving Persistent Pain in Patients With Advanced Cancer—Full Text View https://clinicaltrials.gov/ct2/show/NCT01361607
de Mello Schier, A. R., de Oliveira Ribeiro, N. P., Coutinho, D. S., Machado, S., Arias-Carrión, O., Crippa, J. A., Zuardi, A. W., Nardi, A. E., & Silva, A. C. (2014). Antidepressant-like and anxiolytic-like effects of cannabidiol: A chemical compound of Cannabis sativa. CNS & Neurological Disorders Drug Targets, 13(6), 953-960. https://doi.org/10.2174/1871527313666140612114838
Farha, M. A., El-Halfawy, O. M., Gale, R. T., MacNair, C. R., Carfrae, L. A., Zhang, X., Jentsch, N. G., Magolan, J., & Brown, E. D. (2020). Uncovering the hidden antibiotic potential of Cannabis. BioRxiv, 833392. https://doi.org/10.1101/833392
OMS | (2017). Directrices de la OMS sobre el uso de antimicrobianos de importancia médica en animales destinados a la producción de alimentos. WHO. http://www.who.int/foodsafety/publications/cia_guidelines/es/
Smith, L. A., Azariah, F., Lavender, V. T., Stoner, N. S., & Bettiol, S. (2015). Cannabinoids for nausea and vomiting in adults with cancer receiving chemotherapy. The Cochrane Database of Systematic Reviews, 2015(11). https://doi.org/10.1002/14651858.CD009464.pub2
Williams, K. J., & Bax, R. P. (2009). Challenges in developing new antibacterial drugs. Current Opinion in Investigational Drugs (London, England), 10(2), 157-163.
Muchos años luchando en la sombra para que el cannabis florezca al sol.